Сахарный диабет II типа: факторы риска, принципы лечения и профилактики, диета
Сахарный диабет (СД) — это хроническое заболевание, основным признаком которого является повышение уровня глюкозы (сахара) в крови.
ДИАБЕТ — произошло от греческого «диабайо» — течь, вытекать, т.к. одним из симптомов заболевания является выделение большого количества мочи (полиурия).
Глюкоза является основным источником энергии в организме человека.
Основным методом диагностики сахарного диабета является определение концентрации глюкозы в крови.
Нормальным является уровень глюкозы в крови натощак от 3,3 до 5,5 ммоль/л, через 2 часа после еды — до 7,8 ммоль/л.
Существуют 2 пути поступления глюкозы в организм человека:
-первый — поступление глюкозы с пищей, содержащей углеводы;
-второй — выработка глюкозы печенью (даже если пациент ничего не ел, уровень глюкозы в крови может быть повышен).
Для использования в качестве энергии, глюкоза из крови должна поступить в мышцы, жировую ткань или печень (депо глюкозы в организме). Это происходит под действием гормона-инсулина, который вырабатывают бета-клетки поджелудочной железы:
- После еды уровень глюкозы в крови повышается, поджелудочная железа выбрасывает в кровь инсулин, который, в свою очередь, соединяется с рецепторами на клетках мышечной, жировой или печеночной ткани и «открывает» эти клетки для поступления в них глюкозы, после чего уровень глюкозы в крови возвращается к норме.
В промежутках между приемами пищи, в ночное время при необходимости глюкоза поступает в кровь из депо печени.
Если человек питается неправильно (избыток сахара, рафинированных продуктов), сахар крови повышается резко и значительно за короткий промежуток времени, поджелудочная железа не справляется с нагрузкой и часть сахара крови превращается в жир, вокруг клеток образуется жировая оболочка, которая еще больше замедляет процесс утилизации глюкозы в клетку, уровень сахара крови повышается, что в свою очередь усиливает образование и отложение жировой ткани.
При СД 2 типа существует относительный дефицит инсулина, т.е. свой инсулин у пациента есть, но...
Во-первых, инсулин плохо работает (в норме условно нужна 1 молекула инсулина, чтобы «открыть» клетки для поступления глюкозы, а пациенту с сахарным диабетом 2 типа таких молекул нужно в несколько раз больше. Это состояние называется инсулинорезистентностью (нечувствительность к инсулину), основной причиной которой является ожирение — жир не дает инсулину надлежащим образом связываться с рецепторами клеток). Во-вторых, уже в момент выявления СД 2 типа у пациентов снижена выработка инсулина в половине бета-клеток поджелудочной железы, да к тому же инсулин вырабатывается не вовремя — это состояние называют дефицитом секреции инсулина.
СД 2 типа развивается преимущественно во взрослом и пожилом возрасте (однако в настоящее время в связи с распространенностью ожирения — это заболевание, к сожалению, все чаще диагностируют у молодых людей), в отличие от сахарного диабета 1 типа (чаще всего возникает в детском, подростковом возрасте).
При сахарном диабете 1 типа бета-клетки поджелудочной железы, вырабатывающие инсулин, погибают. Это может произойти вследствие генетической предрасположенности к заболеванию, которая проявляется под воздействием фактора внешней среды (чаще всего — инфекции). Таким образом, возникает абсолютный дефицит инсулина, и единственным способом поддержания нормального уровня сахара в крови является пожизненное введение инсулина.
Клинические проявления при СД 2 типа развиваются медленно, на протяжении долгого времени:
- сухость во рту,
- общая мышечная слабость,
- зуд кожи и слизистых оболочек (вагинальный зуд),
- головная боль,
- воспалительные поражения кожи, трудно поддающиеся лечению, - нарушение зрения,
Пациенты, у которых повышен риск развития СД 2 типа:
-возраст больше/равно 45 лет
-избыточная масса тела и ожирение (ИМТ больше 25 кг/м2)
-семейный анамнез СД
-низкая физическая активность
-нарушенная гликемия натощак или нарушение толерантности к глюкозе в анамнезе.
-гестационный СД (СД, развившийся во время беременности).
Глюкоза, которая не поступает в клетки мышц, печени и жировой ткани, попадает в другие органы и ткани, для доступа в которые инсулин не нужен: сосуды глаз и почек, нервную ткань, стенки крупных сосудов, способствуя развитию осложнений сахарного диабета.
Осложнения СД: ранние и поздние.
К поздним осложнениям СД относятся:
- поражения кровеносных сосудов (диабетические ангиопатии).
При поражении мелких сосудов (артериол, венул и капилляров) развивается микроангиопатия. Микроангиопатии приводят к поражению почек и глаз.
Диабетическая нефропатия — специфическое поражение почек при сахарном диабете, которое в конечном итоге приводит к развитию хронической почечной недостаточности. Первоначальные признаки диабетической нефропатии могут выявляются спустя 5—10 лет от начала сахарного диабета.
Диабетическая ретинопатия — поражение сосудов сетчатки глаза.
При сахарном диабете отмечается сужение сосудов, которое сопровождается снижением их кровенаполнения. Происходят дегенеративные изменения сосудов с образованием небольших мешковидных выпячиваний стенок кровеносных сосудов. При далеко зашедшем процессе может произойти отслоение сетчатки и слепота. Разрывы патологически расширенных сосудов и инфаркты приводят к кровоизлияниям в стекловидное тело глаза. Кроме того, может развиваться глаукома.
При поражении сосудов среднего и крупного калибра развивается макроангиопатия. При макроангиопатиях поражаются сосуды сердца, головного мозга и крупные сосуды нижних конечностей.
- поражение центральной и периферической нервной системы при сахарном диабете - диабетическая нейропатия.
Проявление диабетической нейропатии зависит от ее типа.
- При сенсорной нейропатии первоначально отмечается нарушение вибрационной чувствительности. Частым признаком данного осложнения является появление чувства онемения и «ползания мурашек» в нижних конечностях, ощущение зябкости в ногах.
- Для сенсомоторной нейропатии характерно появление синдрома «беспокойных ног». Этот синдром заключается в сочетании повышенной чувствительности и появления ощущения «ползания мурашек» в ночное время.
По мере прогрессирования заболевания эти ощущения появляются в руках, а также в области груди и живота.
- Кардиоваскулярная (сердечно-сосудистая) форма нейропатии характеризуется учащением сердечного ритма (тахикардия) в покое, без какой-либо физической нагрузки.
- Гастроинтестинальная (желудочно-кишечная) форма диабетической нейропатии развивается в результате нарушения нервной регуляции деятельности желудочно-кишечного тракта. Данная форма поражения проявляется нарушением прохождения пищи по пищеводу, развитием воспаления стенки пищевода в результате заброса в него кислого желудочного содержимого (рефлюкс-эзофагит), отмечается парез (нарушение двигательной активности) желудка, при котором может происходить как замедление, так и ускорение его опорожнения. В результате нарушения двигательной функции кишечника наблюдается чередование диареи и запоров.
- Урогенитальная форма. Проявляется отсутствием тонуса мочеточников и мочевого пузыря, обратным забросом (из мочеточников в мочевой пузырь или из мочевого пузыря в почки) или застоем мочи, повышением склонности к инфицированию мочевой системы.
Синдром диабетической стопы — патологическое состояние стопы, которое появляется на фоне поражения периферических нервов, кожи и мягких тканей, костей и суставов и проявляется острыми и хроническими язвами, костно-суставными поражениями и гнойно-некротическими процессами.
Осложнения диабета делают пациентов с сахарным диабетом инвалидами и сокращают их жизнь.
Поддержание нормального уровня глюкозы в крови, т.е. такого, с каким живут люди без сахарного диабета, является гарантией снижения риска развития и прогрессирования развития осложнений, другими словами — гарантией долгой и полноценной жизни.
Лечения СД 2 типа: изменение образа жизни, направленное на снижение веса (здоровое питание, расширение физической активности) в сочетании с приемом таблетированных препаратов, снижающих уровень глюкозы крови и/или введение инсулина.
Известно, что людей с избыточной массой тела при сахарном диабете 2 типа подавляющее большинство. Именно лишний вес мешает своему собственному инсулину действовать эффективно, вследствие чего уровень глюкозы в крови остается высоким. Поэтому снижение веса является непременным условием рационального лечения.
Обычно люди говорят: «У меня нарушен обмен веществ, поэтому я набираю вес», а на самом деле – все с точностью наоборот: чем больше у человека вес, тем больше у него нарушается обмен веществ.
Поговорим об энергетическом балансе. Если энергия, поступающая с пищей, расходуется в процессе жизнедеятельности, то вес человека остается неизменным.
Отрицательный энергетический баланс — снижение массы тела за счет расхода жировых запасов, это происходит в том случае, если энергозатраты превышают поступление энергии.
Положительный энергетический баланс — увеличение массы тела за счет накопления жировой ткани происходит в том случае, если организм не расходует количество энергии, получаемой с пищей. Это ведет к развитию ожирения, которое является одной из основных причин развития сахарного диабета 2 типа, ухудшая течение этого заболевания. Также ожирение неблагоприятно влияет на артериальное давление, суставы, сердце.
Для контроля массы тела необходимо знать нормальную массу тела, а также тип и степень ожирения.
Индекс массы тела (ИМТ) — величина, позволяющая оценить степень соответствия массы человека и его роста и, тем самым, косвенно оценить, является ли масса недостаточной, нормальной или избыточной.
Индекс массы тела рассчитывается по формуле:
ИМТ = вес (кг): (рост (м))2.
Например, входящие данные таковы: вес = 85 кг, рост = 165 см. Следовательно, ИМТ = 85: (1,65×1,65) = 31,2 – ожирение 1 степени.
В соответствии с рекомендациями ВОЗ разработана следующая интерпретация показателей ИМТ:
16—18,5 Недостаточная (дефицит) масса тела
18,5—24,9 Норма
25—29,9 Избыточная масса тела
30—34,9 Ожирение первой степени
35—39,9 Ожирение второй степени
40 и более Ожирение третьей степени (морбидное).
Различают два типа ожирения:
- ожирение «по мужскому типу» («яблоко» или «абдоминальное ожирение») характеризуется отложением жировой ткани в пределах верхней части туловища и живота. Наиболее опасно в плане развития сердечно-сосудистых заболеваний и таких осложнений, как инфаркт миокарда, инсульт, сахарного диабета.
- ожирение «по женскому типу» или «груша» - отложение жира в пределах нижней части тела (бедра, голени).
Абдоминальный тип ожирения можно распознать по окружности талии (у мужчин> 92 см, у женщин> 80 см).
Если у Вас есть избыточная масса тела или ожирение, тогда одна из основных задач, которая стоит перед Вами — снижение массы тела, т.е.
создание отрицательного энергетического баланса в Вашем организме.
Как? Два пути, которые вместе более эффективны, чем по отдельности:
- Увеличить расход энергии – повысить двигательную активность
- Уменьшить поступление энергии – снизить калорийность пищи
Помните, что нормализация массы тела — это процесс длиною в жизнь, состоящий из двух этапов — собственно потери лишних килограммов и поддержания достигнутого результата.
Начальная цель — снижение массы тела приблизительно на 10% от исходного. Даже умеренная потеря веса значительно улучшает контроль сахарного диабета, артериальной гипертензии, параметры липидного спектра.
В случае, если Вам удалось снизить массу тела на 10% и поддерживать этот результат в течение 6 месяцев, можно ставить новые цели. Доказано, что лучше поддерживать умеренно сниженную массу тела в течение длительного времени, чем восстановить прежний вес после выраженного снижения массы тела.
1) Повышение физической активности.
Многие недомогания и заболевания связаны с недостаточным уровнем двигательной активности.
С целью достижения оптимальной повседневной физической активности рекомендуется:
- отказаться по возможности от общественного наземного транспорта и частично – лифта, ходить пешком
- заниматься утренней гигиенической гимнастикой и гимнасткой в тренирующем режиме
- начать регулярные занятия каким-либо видом оздоровительной физкультуры (ходьба, плавание, велосипед, лыжи, медленный бег и т.д.) • заниматься физическим трудом (работа на приусадебном участке и пр.)
- играть в подвижные игры (волейбол, бадминтон, теннис и т.д.).
Если есть желание заниматься более интенсивными упражнениями, при наличии хронических заболеваний, необходима консультация врача специалиста. Врач должен дать рекомендации для занятий физической активностью соответствующего уровня интенсивности.
Начинать нужно осторожно, поэтапно и постепенно. 15 минут упражнений утром повысят настроение, более плавно переведут организм из состояния сна в состояние дневного бодрствования, снимут сонливость. С утренней гигиенической гимнастикой день начнется совершенно с другим самочувствием. Далее, идя по пути увеличения повседневной физической активности, можно заменить подъем на лифте ходьбой по лестнице, сначала до появления одышки; далее – постепенно увеличивая нагрузку. Поездку в душном автобусе замените ходьбой.
Дома во время приготовления ужина или во время другой домашней работы полезно включить музыку и подвигаться, имитируя танцевальные движения, и не прекращая основного занятия.
Выполняйте физические упражнения (ходите), не менее 30 минут в день и желательно ежедневно.
2) Поговорим о питании.
Постарайтесь забыть слово «диета», поскольку, во-первых, она не является самостоятельным способом лечения сахарного диабета, а во-вторых, соблюдение диеты подразумевает определенное ограничение в еде в течение некоторого срока — Вам же необходимо будет внести изменения в свое питание и следовать им в течение всей жизни.
Ни в коем случае не голодайте — во-первых, это может привести к развитию гипогликемии (резкое снижение сахара крови, сопровождающееся ухудшением состояния), во-вторых, организм воспринимает такие периоды как стресс, и как только период голодания закончится — масса тела будет набрана очень быстро.
Основные составляющие пищи— это:
Углеводы — энергетическая ценность 4 ккал/г — основной источник энергии для организма (энергия оценивается в калориях), используются в первую очередь, повышают уровень глюкозы крови.
Жиры — обладают наибольшей энергетической ценностью — 9 ккал/г, дополнительный источник энергии для организма, используются после углеводов, хранятся в виде жировой ткани. Прямо на уровень глюкозы крови не влияют, однако висцеральный (внутренний) жир является причиной инсулинорезистентности, которая приводит к развитию сахарного диабета, артериальной гипертензии, нарушению липидного спектра крови, и способствует развитию сердечно-сосудистых заболеваний.
Белки — энергетическая ценность составляет 4 ккал/г, используются в организме в качестве «строительного материала», на уровень глюкозы крови практически не влияют.
Вода, витамины и микроэлементы — энергетическая ценность составляет 0 ккал/г — на уровень глюкозы крови не влияют.
Для эффективного снижения массы тела необходимо:
Ведение пищевого дневника — записывайте, что Вы едите, когда, в каком количестве и зачем. Это поможет проанализировать ошибки в питании и исправить их.
При СД 2 типа будут 2 аспекта — учет калорийности пищи (поскольку подавляющее большинство пациентов с СД 2 типа имеют избыточную массу тела или ожирение) и учет содержащихся в пище углеводов.
Уменьшение калорийности привычного для Вас рациона на 500-1000 ккал в день позволит снижать вес на 0.5-1 кг в неделю. Минимальная калорийность рациона для мужчин — 1500 ккал, для женщин — 1200 ккал. Если считать калории для Вас затруднительно, то снижение калорийности рациона осуществляется преимущественно за счет сокращения продуктов, содержащих жиры и углеводы, особенно «простые» углеводы.
Современный человек употребляет, к сожалению, большое количество быстроусвояемых, «простых» углеводов. К ним относится сахароза, мальтоза, фруктоза (рафинированные продукты из муки высшего сорта, сахара).
Сахар не содержит в своем составе питательных веществ, необходимых организму (витамины, минералы), а является источником лишних калорий.
По статистике за последние 20 лет потребление сахара возросло на 20% ввиду того, что большинство продуктов, употребляемых в пищу, рафинированные, сладкие. Количество людей, страдающих ожирением и сахарным диабетом, увеличивается с каждым годом.
Углеводы необходимы для нормального обмена белков и жиров. Оптимальная суточная норма: 300-350 г, из них простых (быстроусвояемых) углеводов 30-40 г (6-8 чайных ложек сахара с учетов всех продуктов, содержащих сахар), пищевых волокон 20-30 г, остальное – сложные углеводы (медленноусвояемые).
Источники медленноусвояемых углеводов (сложные сахара): крахмал, хлеб (из муки грубого помола, цельнозерновой), крупы, макароны, картофель, горох, фасоль и другие бобовые культуры.
Источники быстроусвояемых углеводов (простых сахаров): сахар и сладости (сахароза), фрукты (фруктоза), молоко (лактоза).
Сахар может быть естественным, добавленным и скрытым.
Естественный сахар содержится в свежих овощах, фруктах, ягодах, молочных продуктах и др.
Добавленный сахар (свободный) – сахар, который мы сами самостоятельно добавляем в продукты питания, блюда, напитки.
Скрытый сахар – тот, который добавляется в продукты питания для улучшения вкуса, но не всегда указывается на этикетке, (однако он может присутствовать в составе продукта в виде сахарозы, мальтозы, патоки, меда, сиропа и др. в кетчупах, соусах.
Когда человек употребляет в пищу простые быстроусвояемые углеводы, происходит резкое повышение сахара в крови; в ответ на это происходит резкий выброс инсулина. Инсулин в этой ситуации превращает глюкозу в жир и накапливает жировую ткань.
А если человек употребляет «медленные углеводы», т.е. углеводы с клетчаткой (цельнозерновые крупы и хлебцы, хлеб зерновой или отрубной, макароны из твердых сортов, ягоды, фрукты, орехи, семена и бобовые) – сахар в крови повышается медленно, инсулин вырабатывается равномерно и глюкоза уже превращается не в жир, а сгорает как энергия, без остатка и, наоборот, способствует снижению веса. Таким образом, очень важно, чтобы основой питания были именно медленные углеводы с клетчаткой, содержащихся в овощах, фруктах, зерновых.
Правила безопасного употребления сахара
- Старайтесь не использовать свободный сахар в своем рационе.
- Получайте сахар преимущественно из овощей и фруктов, ягод. Пример: в 4-х кусочках сахара - 20 г простых углеводов; в 500 г фруктов и овощей - 20-25 г простых углеводов.
- Исключите из рациона нектары, соки, содержащие большое количество сахара (1 стакан сока содержит 5 ч.л. сахара), а лучше готовьте свежевыжатые фруктовые соки, разбавляя их 1:1 водой.
- Внимательно читайте этикетки и, по возможности, покупайте продукты, на которых указано «с низким содержанием сахара» или «без сахара».
- Не употребляйте более 30 г сахара в день (6 чайных ложек), в том числе сахар, содержащийся в меде, варенье, кондитерских изделиях, йогуртах, хлебобулочных изделиях, десертах, цукатах, соках, рафинированных продуктах и продуктах быстрого приготовления.
- Не добавляйте сахар к продуктам, в состав которых они не входят: чай, кофе, каши, творог и т.п. В чай вместо сахара можно добавить 12 ч.л. меда или 1-2 ч.л. варенья.
- Старайтесь избегать употребления кондитерских изделий, сдобной выпечки. Отдавайте предпочтение цельнозерновому хлебу, крупам, макаронам из твердых сортов пшеницы.
- Если Вы не можете отказаться от конфет и шоколада, то отдавайте предпочтение тем, которые содержат не менее 75% какао, т.е. изделиям из горького шоколада.
- Ограничьте употребление сахарозаменителей, они снижают запасы хрома в организме, это усиливает тягу к сладкому.
- Не пейте газированные напитки – вызывают постоянное чувство жажды, содержат сахар и ортофосфорную кислоту, которая размягчает кости, вымывает кальций из костей, зубов, ведет к развитию переломов. Недостаток кальция является весьма распространенным в питании подростков (отмечается у 40% мальчиков и девочек). Этот дефицит может негативно сказаться на росте и минеральной плотности костей, у девочек во взрослой жизни станет причиной развития остеопорозов. Его недостаток приводит к заболеваниям опорно-двигательного аппарата: сколиозу и нарушению осанки. Лучший источник кальция - молоко и кисломолочные продукты, особенно творог. Кроме того, употребление газировки способствует раздражению слизистой желудочно-кишечного тракта, вызывает аллергические реакции (консерванты, концентраты, красящие вещества, ароматизаторы, подсластители, входящие в их состав), способны вызывать микроожоги слизистой пищевода и желудка.
Система «Хлебных единиц»
Если у Вас сахарный диабет 1 типа или сахарный диабет 2 типа, и Вы получаете только инсулин, тогда Вы должны учитывать все углеводы по системе «Хлебных единиц» (ХЕ), поскольку именно от количества потребляемых углеводов будет зависеть доза вводимого перед едой инсулина.
1 ХЕ эквивалентна 10-12 граммам углеводов. Для удобства созданы таблицы, где каждый продукт переведен в ХЕ согласно содержащимся в нем углеводам. Это позволяет оценивать количество углеводов в продуктах на глаз. В продуктах, имеющих маркировку, необходимо рассчитывать количество ХЕ самостоятельно.
Приблизительное необходимое суточное количество ХЕ в зависимости от массы тела и физической активности приведено ниже. Индивидуальную потребность Вы должны согласовать со своим врачом.
Желательно, чтобы на 1 прием пищи приходилось не более 5 ХЕ, и сочетались как «сложные», так и «простые» углеводы.
Ориентировочная потребность в ХЕ в сутки:
(Применима только к взрослым больным СД 1-го и СД 2-го типа, получающим инсулин).
Категория пациентов
Количество ХЕ в сутки
Пациенты с близкой к нормальной массой тела
Тяжелый физический труд 25-30
Среднетяжелый физический труд 20-22
Работа «сидячего типа» 16-18
Малоподвижный образ жизни 12-15
Пациенты с избыточной массой тела или ожирением:
Тяжелый физический труд 20-25
Среднетяжелый физический труд 15-17
Работа «сидячего типа» 11-14
Малоподвижный образ жизни Не менее 10 Пациенты с дефицитом массы тела 25-30
В пределах каждой категории мужчины обычно потребляют ХЕ ближе к верхней границе диапазона, женщины - ближе к нижней.
Близкая к нормальной масса тела указывает на адекватность соотношения между питанием пациента и расходом энергии, поэтому эти пациенты, как правило, не нуждаются в рекомендациях по количеству ХЕ.
Если у Вас сахарный диабет 2 типа, и Вы не получаете инсулин перед каждым приемом пищи, подсчет углеводов по системе «Хлебных единиц» для Вас не является обязательным.
Уровень сахара в крови после еды зависит не только от количества углеводов, но и от степени их всасывания.
Что такое гликемический индекс продуктов? Он показывает, как изменится уровень вашего сахара в крови, после того как вы съедите тот или иной вид продукта. Гликемический индекс (ГИ) есть у каждого продукта. Если продукт обладает низким ГИ, значит, когда вы его съедите, содержание сахара в крови будет повышаться медленно.
Высокий ГИ – продукты, которые значимо повышают сахар крови за короткий промежуток времени: продукты из пшеничной муки, выпечка, шоколад, сахар, мед, конфеты, картофель, белый рис т.д.
Средний ГИ – апельсины, яблоки, фасоль, коричневый рис, сырые овощи (морковь, свекл), сухофрукты, бананы, хлеб цельнозерновой, ржаной из муки грубого помола.
Низкий ГИ – имеют продукты, незначительно повышающие сахар крови за короткий промежуток времени (морепродукты, зеленые овощи и фрукты, орехи, бобовые).
От чего зависит ГИ продукта?
- От углеводов, которые в нем содержаться. Если углеводы быстрые, значит, у них высокий ГИ, если сложные, значит, низкий.
- От количества клетчатки – чем меньше клетчатки, тем выше ГИ.
- От способа обработки – любая тепловая обработка повышает ГИ.
- От белков и жиров – чем их меньше, тем выше ГИ.
Таким образом, с целью снижения ГИ при приеме пищи следует иметь в виду, что:
- Сырые овощи и фрукты имеют менее высокий ГИ, чем подвергшиеся тепловой обработке. Вареная морковка, например, имеет индекс 85, сырая - 35.
- Чем больше размельчен продукт, тем выше его ГИ. В основном это касается зерновых. Цельная гречка и продел имеют разные гликемические индексы, так же, как и каша из пшеничного зерна и изделия из белой муки. Лучше употреблять каши из цельного зерна и хлеб из цельной муки с отрубями.
Так, различные сорта хлеба из цельной муки имеют ГИ от 45 до 77, а ГИ батона из белой муки может доходить до 95; выгодное значение - 45 принадлежит хлебу с отрубями;
С целью снижения ГИ при приеме пищи следует иметь ввиду, что:
- Чем больше в пище, включающей различные продукты, содержится клетчатки, тем ниже будет суммарный ГИ.
- Излишнее разваривание любых содержащих крахмал продуктов (макарон, зерновых каш) повышает их ГИ.
- Картофельное пюре имеет более высокий ГИ, чем вареная в мундире картошка.
Также нужно помнить, что:
- необходимо хорошо и медленно пережевывать пищу;
- сочетать белковые продукты с овощами, сочетание белков с углеводами снижает общий ГИ. С одной стороны, белки замедляют всасывание сахаров в кровь, с другой стороны, само присутствие углеводов способствует наилучшей усвояемости белков.
Для снижения ГИ необходимо:
- сочетать крахмалистые продукты (у них средний ГИ) с овощами (у них, как известно, ГИ низкий). Например - макароны без овощей хуже, чем те же макароны, но с овощами;
- регулярно употребляйте продукты, содержащие крахмал и клетчатку.
- употреблять каши из цельного зерна и хлеб из цельной муки с отрубями, а не рафинированные изделия;
- есть натуральные фрукты, которые, в отличие от соков, содержат клетчатку;
- отдавать предпочтение сырым овощам, по возможности потреблять овощи и фрукты вместе с кожурой;
- овощи, подвергающиеся тепловой обработке, не разваривать;
- не варить макароны до клейкообразного состояния, а каши, какие возможно (гречку, геркулес), заваривать кипятком;
- хорошо и медленно пережевывать пищу;
- сочетать белковые продукты с овощами;
- если уж очень захотелось сладкого, не есть его отдельно от белков и продуктов, богатых клетчаткой;
- никогда не употреблять сладкое вместе с жирной пищей, а к овощам и зерновым блюдам добавлять минимальное количество жира.
Пищевые волокна (клетчатка) – это компоненты растительной пищи, которые не перевариваются в желудочно-кишечном тракте, но играют огромную роль для сохранения и поддержания нашего здоровья.
Необходимо получать 24 - 35 г/сутки пищевых волокон. В среднем данное количество пищевых волокон содержится в 400-500 гр. фруктов и овощей (ежедневно включать в суточный рацион, не считая картофеля).
Польза пищевых волокон – это увеличение объема пищи, что способствует:
а) профилактике запоров (нормализуют перистальтику кишечника);
б) профилактике развития ожирения (т.к. пищевые волокна повышают чувство насыщения, уменьшают энергетическую плотность еды, тормозят быстрое опорожнение желудка;
в) профилактике желчнокаменной болезни (стимулируют желчеотделение);
г) профилактике онкологических заболеваний (впитывают в себя и
удаляют в составе каловых масс токсины, канцерогенные вещества);
д) впитывают в себя излишки холестерина и глюкозы;
е) профилактика дисбактериоза (в домиках, которые образует клетчатка живет полезная микрофлора).
Советы как обогатить рацион пищевыми волокнами:
- Старайтесь чаще есть овощные салаты и гарниры из овощей.
- Ешьте овощи и фрукты в перерывах между основными приемами пищи, во время перекусов.
- На десерт предпочитайте свежие фрукты, а не сладкое.
- Сокам предпочитайте цельные фрукты.
- Начинайте день с тарелки цельнозерновой каши, богатой пищевыми волокнами (в одной порции содержится до 7 и более гр. пищевых волокон).
- Добавляйте в кашу свежие или сушеные фрукты и ягоды – так Вы увеличите количество пищевых волокон в рационе еще на 2-5 гр.
- Используйте в приготовлении блюд крупы только из цельного зерна.
- Выбирайте для себя хлеб из муки грубого помола вместо обычного хлеба из муки высшего сорта.
Источники клетчатки представлены на слайде:
Содержание клетчатки в 100гр продукта:
Очень большое (2,5 гр. и более): отруби пшеничные, фасоль, овсяная крупа, орехи, финики, клубника, смородина, малина, инжир, черника, клюква, рябина, крыжовник, чернослив, урюк, изюм.
Большое (1-2,0 гр.): крупа гречневая, перловая, ячневая, овсяные хлопья, горох лущеный, картофель, морковь, капуста белокочанная, горошек зеленый, баклажаны, перец сладкий, тыква, щавель, айва, апельсин, лимон, брусника, грибы свежие.
Умеренное (0,6-0,9 гр.): хлеб ржаной из сеяной муки, пшено, крупа кукурузная, лук зеленый, огурцы, свекла, томаты, редис, капуста цветная, дыня, абрикосы, груша, персики, яблоки, виноград, бананы, мандарины.
Малое (0,3-0,5 гр.): хлеб пшеничный из муки 2-го сорта, рис, крупа пшеничная, кабачки, салат, арбуз, слива, черешня.
Очень малое (0,1-0,2 гр.): хлеб пшеничный из муки 1-ого и высшего сорта, манная крупа, макароны, печенье.
Жиры необходимы для нормального функционирования организма, т.к. входят в состав клеток и клеточных структур, участвуют в обменных процессах, с ними в организм поступают необходимые для жизнедеятельности вещества: витамины А, D, Е, незаменимые жирные кислоты, лецитин. Кроме того, жиры – это источник энергии. Основные пищевые источники жиров: масла, включая растительные, спреды, маргарин, майонез, сметана, сало, животный жир, жирное мясо и рыба, яичные желтки, орехи, семена подсолнечника и тыквы, изделия из песочного теста, шоколад, кремы.
Жиры бывают твердые (насыщенные) – это жиры животных и птиц и жидкие (ненасыщенные) – это растительные масла, рыбий жир. В избытке твердые жиры оказывают неблагоприятное воздействие на наше здоровье (говяжий, бараний жир), ведут к развитию ожирения, способствуют развитию и прогрессированию атеросклероза.
Для здорового человека жиры нужны в таком же количестве, что белки (1 г на 1 кг нормального веса, пополам животные и растительные).
Но обычно, мы едим гораздо больше, сами об этом не догадываясь. Часто мы понятия не имеем о том, сколько жиров прячется в обычных продуктах, которые кажутся нам вполне безобидными.
Исследования диетологов показывают, что в нашей стране потребление жира остается высоким в основном за счет «скрытых жиров» (содержатся в колбасе, паштетах, сосисках, птице с кожей, творожной массе, сырах, кондитерских изделиях, полуфабрикатах, готовых блюдах, фаст-фуде).
Для справки, в 100 г докторской колбасы содержится 30 г животного жира. А это уже суточная норма животных жиров, остальное количество должно быть растительным – 30 г.
Средний гамбургер: 36 грамм жира;
30 грамм картофеля-фри: 8 грамм;
один хот-дог: 14 грамм;
три ломтика копченой грудинки: 10 грамм; 30 граммов сыра чеддер: 8 грамм;
одна чашка цельного молока: 7 грамм.
Выглядит не очень страшно, но задумайтесь, когда Вы съедали за раз всего 30 грамм картофеля-фри или сыра.
Как уменьшить употребление жира:
- Удаляйте видимый жир, кожу с птицы.
- Готовьте пищу без жира, на пару, в микроволновке, запекайте, тушите.
-Избегайте продуктов, содержащих насыщенные жиры, в т.ч. «скрытые» (колбасные изделия, паштеты, холодцы, мясные деликатесы).
- Овощи тушите на слабом огне, добавляя воду и небольшое количество растительного масла.
- Для салатов или при термической обработке используйте растительные масла: оливковое, кукурузное, рыжиковое (из масленичного растения- рыжик), подсолнечное, соевое до 2 столовых ложек в день.
- Ограничьте твердые жиры промышленных производств: маргарины, кулинарные жиры.
Доказано в эксперименте, что маргарин способствует развитию ожирения на 30% больше, чем все другие жиры. Наибольшее его количество содержится в фаст-фуде и колбасных изделиях; также он содержится во многих кондитерских изделиях, выпечке, кулинарии, часто – в хлебе. Помимо названия «Маргарин» трансжиры на упаковках могут скрываться под такими названиями, как «кондитерский жир»; «кулинарный жир»; «гидрогенезированный жир»; «особый жир»; «специальный жир»; «растительный жир» и др.
Пациенты с СД 2 типа также могут ориентироваться на т.н. «Пищевой светофор», который регламентирует как прием продуктов, содержащих жиры, так и потребление продуктов, богатых углеводами.
Все продукты можно разделить на три группы:
- Красная зона — продукты, которые исключаются или максимально ограничиваются. Это очень калорийные продукты, они дают прибавку веса и сильно повышают сахар крови.
Жиры (масло сливочное и растительное, сало), жирные сорта мяса, рыбы, творога и сыра, майонез, сметана и сливки, консервы мясные, овощные и рыбные в масле, колбасы, копчености, орехи, семечки, алкоголь (почти такой же калорийный, как и жиры), сахар, сладости (варенье, конфеты, шоколад, мед, мороженое, сладкие напитки) и кондитерские изделия (пирожные, печенье).
- Желтая зона — продукты средней калорийности, которые ограничиваются наполовину от привычной порции:
Белковые: нежирные мясо и рыба, обычной жирности или обезжиренные молоко и кисломолочные продукты, сыр меньше 30% жирности, творог меньше 4% жирности, яйца, крахмалистые: картофель, кукуруза, зрелый горох и фасоль, крупы, несдобные мучные: макаронные изделия, хлеб и хлебобулочные изделия, фрукты (кроме винограда и сухофруктов).
- Зеленая зона — продукты без ограничений (в них мало калорий). Их можно есть в любых количествах. Здесь мало питательных веществ, но много растительных волокон и воды.
Это надземные овощи (огурцы, помидоры, кабачки, редис, зелень, капуста, салат, баклажаны, редька, перец, стручки фасоли, молодой зеленый горошек, шпинат, щавель), морковь и свекла, грибы, низкокалорийные напитки: чай, кофе без сахара и сливок, минеральная вода.
Теперь, когда Вы знаете, какие продукты можно использовать, создайте свою «идеальную тарелку».
Возьмите тарелку (меньше, чем использовали раньше) и мысленно разделите ее пополам.
Теперь одну из половин — еще раз на 2 части. Теперь Ваша тарелка состоит из 3 частей.
Первая, самая большая часть (половина) должна быть наполнена овощами, не содержащими крахмал: помидоры, огурцы, перец, все сорта капусты и салата, все виды зелени, лук, морковь, свекла, все сорта капусты, шпинат. Заправляйте салаты нежирным биойогуртом или лимонным соком.
Вторую часть (четверть) — можно заполнить гарниром из картофеля, крупы или макаронных изделий, сюда же положите кусочек хлеба.
Третья часть (четверть) предназначена для основного блюда — нежирные сорта рыбы (в основном это речные сорта — хек, треска, навага, минтай, щука, судак и др.), птицы (индейка и курица без кожи) или мяса (кролик, постная телятина и говядина).
Вы можете добавить к еде стакан нежирного молока или 100-150 г йогурта.
На десерт — кусочек фрукта или полчашки фруктового салата или ягод.
Заменители сахара
К сахарозаменителям относят фруктозу, а также ксилит и сорбит. Фруктоза может повышать уровень глюкозы крови, а ксилит и сорбит, не обладая таким свойством, содержат калории, т.е. их нецелесообразно употреблять, если у Вас избыточная масса тела или ожирение.
К подсластителям относят аспартам, сахарин, цикламат и ацесульфам, которые не оказывают влияния на уровень сахара в крови и не обладают энергетической ценностью, поэтому их можно использовать даже пациентам с избыточной массой тела или ожирением.
Как быть с алкоголем?
Во-первых, алкоголь содержит много калорий, во-вторых, большие дозы алкоголя могут приводить к гипогликемии. Возможно употребление алкогольных напитков не более 1 у.е. (10-20 мл крепких напитков или 125 мл сухого вина или 250 мл пива) для женщин и 2 у.е. — для мужчин при отсутствии панкреатита, нейропатии, ожирения, алкогольной зависимости.
Полезные советы
Эти полезные советы помогут Вам в ежедневном стремлении к цели — потере лишних килограммов:
- Не покупайте продукты, от которых Вы решили отказаться: то, что полезно для Вас, полезно и для членов Вашей семьи.
- Не ходите в магазин голодными.
- Обращайте внимание на энергетическую ценность и состав продуктов, указанный на этикетке.
- Выработайте новые привычки делать покупки — предпочтение должно быть отдано низкокалорийным продуктам.
- При приготовлении еды необходимо избегать добавления высококалорийных ингредиентов в процессе приготовления (например, жиров и масел). Можно выбрать любой способ приготовления, кроме жарения: тушить, варить, запекать, гриль и т.п.
- Избегайте переедания высококалорийной пищи (как с высоким содержанием жиров, так и с высоким содержанием углеводов).
- Пейте достаточное количество жидкости (1,5-2 л в сутки).
- Питайтесь дробно 4-5 раз в день, для того чтобы поддерживать сахар крови в пределах целевого уровня.
- Используйте посуду меньшего размера, чтобы уменьшить размер порций.
- Ограничьте употребление алкоголя. Алкоголь обеспечивает поступление в организм дополнительных ненужных калорий и замещает более необходимые пищевые продукты. Кроме этого, употребление алкоголя пациентами, находящимися на сахароснижающей терапии, может привести к гипогликемии, нередко отсроченной.
Правильно питайтесь, много двигайтесь,
и регулярно проходите
обследования у специалистов.
Желаем Вам здоровья!
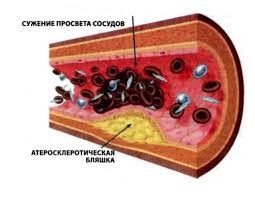 Причин образования тромбов несколько. Первая из них – нарушение свертываемости крови, что, в свою очередь, может быть обусловлено генетическими дефектами или аутоимунными заболеваниями.
Причин образования тромбов несколько. Первая из них – нарушение свертываемости крови, что, в свою очередь, может быть обусловлено генетическими дефектами или аутоимунными заболеваниями. крови. Мероприятия актуальны для людей, входящих в группу риска, и любых других категорий – с возрастом появляются условия для изменений сосудистых стенок, вязкости крови и тромбообразования.
крови. Мероприятия актуальны для людей, входящих в группу риска, и любых других категорий – с возрастом появляются условия для изменений сосудистых стенок, вязкости крови и тромбообразования. При некоторых заболеваниях сердца для поддержания нормальной вязкости крови врачом может быть рекомендован прием медикаментозных средств. Они влияют на разные звенья образования тромба и имеют свои строгие показания и противопоказание. Прием этих препаратов без назначения доктора может быть опасным.
При некоторых заболеваниях сердца для поддержания нормальной вязкости крови врачом может быть рекомендован прием медикаментозных средств. Они влияют на разные звенья образования тромба и имеют свои строгие показания и противопоказание. Прием этих препаратов без назначения доктора может быть опасным.




















 Существуют различные классификации данного заболевания. Разные подходы к лечению, особенности при сочетании гипертензии с другими заболеваниями и в зависимости от пола и возраста. Этот массив информации не несет практического смысла для обычного пациента. Даже, напротив, может запутать и привести к неверным выводам.
Существуют различные классификации данного заболевания. Разные подходы к лечению, особенности при сочетании гипертензии с другими заболеваниями и в зависимости от пола и возраста. Этот массив информации не несет практического смысла для обычного пациента. Даже, напротив, может запутать и привести к неверным выводам.
 Зубная щетка очищает наружные и внутренние поверхности зубов, но зубной налет и остатки пищи остаются в межзубных промежутках.
Зубная щетка очищает наружные и внутренние поверхности зубов, но зубной налет и остатки пищи остаются в межзубных промежутках.
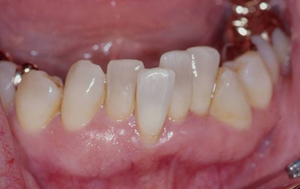 Как показывает практика, в большинстве своём пациенты забывают про использование зубной нити, хотя она является основным средством гигиены полости рта наряду с зубной щеткой.
Как показывает практика, в большинстве своём пациенты забывают про использование зубной нити, хотя она является основным средством гигиены полости рта наряду с зубной щеткой.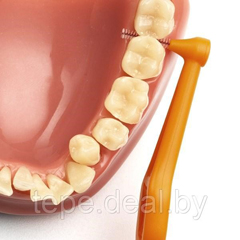 обычной зубной нити, я рекомендую использование зубных ёршиков, специальных зубных нитей с очень плотными обеими концами для заведения под искусственные зубы или конструкции. или ирригаторов для полости рта.
обычной зубной нити, я рекомендую использование зубных ёршиков, специальных зубных нитей с очень плотными обеими концами для заведения под искусственные зубы или конструкции. или ирригаторов для полости рта.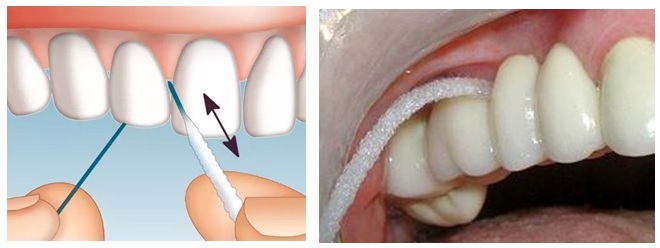
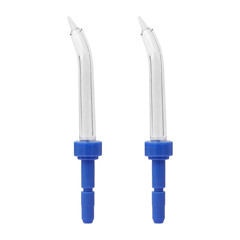 Ирригаторы бывают как стационарные, так и на батарее, портативные, которые удобно взять с собой в поездку. К ирригатору прилагаются насадки, которые могут быть периодонтологическими, ортодонтическими, для имплантов и т.д., возможна регулировка напора струи.
Ирригаторы бывают как стационарные, так и на батарее, портативные, которые удобно взять с собой в поездку. К ирригатору прилагаются насадки, которые могут быть периодонтологическими, ортодонтическими, для имплантов и т.д., возможна регулировка напора струи.







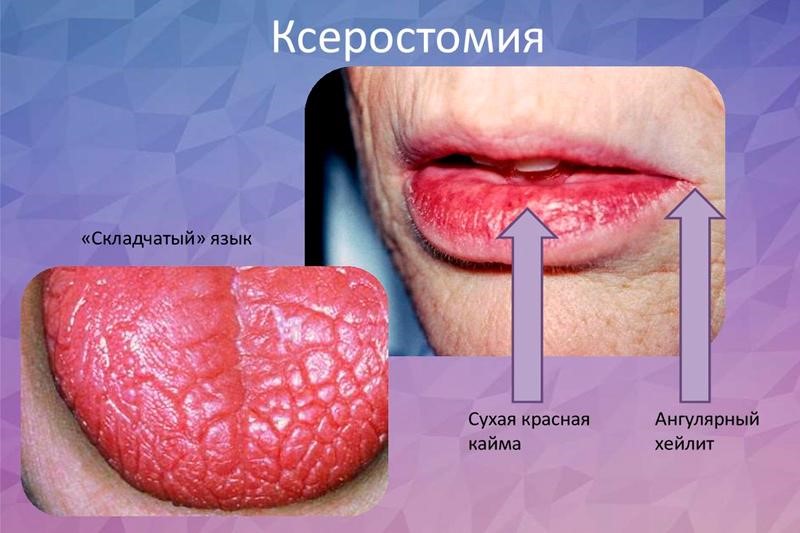
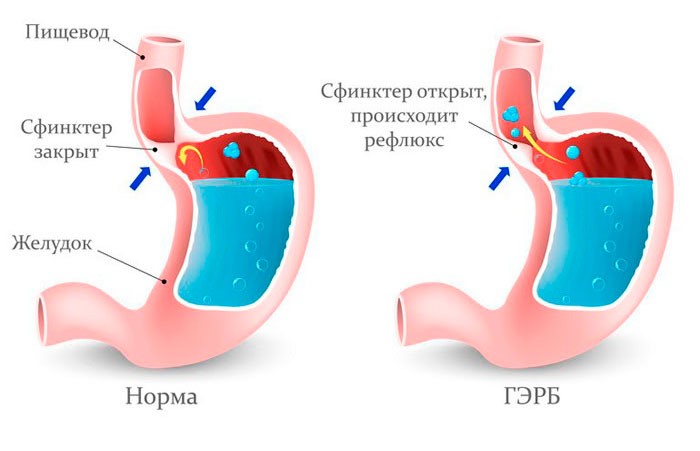



 Сердечно-сосудистые заболевания (ССЗ) являются основной причиной преждевременной смерти и инвалидности как в большинстве европейских стран, так и в Беларуси, что приводит к увеличению затрат на медицинскую помощь. В основе патологии обычно лежит атеросклероз, который развивается незаметно в течение многих лет и обычно проявляется в дальнейшем определенной симптоматикой.
Сердечно-сосудистые заболевания (ССЗ) являются основной причиной преждевременной смерти и инвалидности как в большинстве европейских стран, так и в Беларуси, что приводит к увеличению затрат на медицинскую помощь. В основе патологии обычно лежит атеросклероз, который развивается незаметно в течение многих лет и обычно проявляется в дальнейшем определенной симптоматикой.
 Изменения артериального давления происходят ввиду воздействия различных факторов: физическая нагрузка, эмоциональное напряжение, прием лекарственных препаратов и прочее. Однако значительные колебания данного показателя могут быть предвестниками и различных заболеваний, поэтому так важен контроль и самоконтроль давления с помощью приборов для измерения давления - тонометров.
Изменения артериального давления происходят ввиду воздействия различных факторов: физическая нагрузка, эмоциональное напряжение, прием лекарственных препаратов и прочее. Однако значительные колебания данного показателя могут быть предвестниками и различных заболеваний, поэтому так важен контроль и самоконтроль давления с помощью приборов для измерения давления - тонометров. Не употребляйте никотин и кофе в течение часа перед измерением артериального давления.
Не употребляйте никотин и кофе в течение часа перед измерением артериального давления. Во время измерения не разговаривайте и не двигайтесь. Разговор способствует увеличению показателей на 6-7 мм рт. ст.
Во время измерения не разговаривайте и не двигайтесь. Разговор способствует увеличению показателей на 6-7 мм рт. ст. Артериальное давление – это показатель силы воздействия крови на стенки сосудов. На практике измеряют два его вида, в зависимости от направления движения крови.
Артериальное давление – это показатель силы воздействия крови на стенки сосудов. На практике измеряют два его вида, в зависимости от направления движения крови. ДЛЯ ЧЕГО НУЖНО РЕГУЛЯРНО ИЗМЕРЯТЬ АРТЕРИАЛЬНОГО ДАВЛЕНИЕ?
ДЛЯ ЧЕГО НУЖНО РЕГУЛЯРНО ИЗМЕРЯТЬ АРТЕРИАЛЬНОГО ДАВЛЕНИЕ?

 При ишемическом инсульте отмечается резкое внезапное нарушение кровотока в какой-либо мозговой артерии, в результате чаще всего закупорки атероматозной бляшкой, тромбом либо ввиду резкого выраженного спазма.
При ишемическом инсульте отмечается резкое внезапное нарушение кровотока в какой-либо мозговой артерии, в результате чаще всего закупорки атероматозной бляшкой, тромбом либо ввиду резкого выраженного спазма.



 Чаще всего они являются осложнениями гипертонической болезни и атеросклероза мозговых сосудов.
Чаще всего они являются осложнениями гипертонической болезни и атеросклероза мозговых сосудов. Правильный уход за больным в острый период инсульта имеет чрезвычайно важное значение, так как позволяет предупредить осложнения, связанные с нарушением мозгового кровообращения, избежать повторный инсульт.
Правильный уход за больным в острый период инсульта имеет чрезвычайно важное значение, так как позволяет предупредить осложнения, связанные с нарушением мозгового кровообращения, избежать повторный инсульт. Вот уже почти 30 лет во всем мире ежегодно первого октября отмечают День пожилых людей. Международный день пожилых людей - это праздник человеческой мудрости, гражданской зрелости, душевной щедрости – качеств, которыми наделены люди, прошедшие войны и пережившие экономические потрясения.
Вот уже почти 30 лет во всем мире ежегодно первого октября отмечают День пожилых людей. Международный день пожилых людей - это праздник человеческой мудрости, гражданской зрелости, душевной щедрости – качеств, которыми наделены люди, прошедшие войны и пережившие экономические потрясения.






.jpg)
















